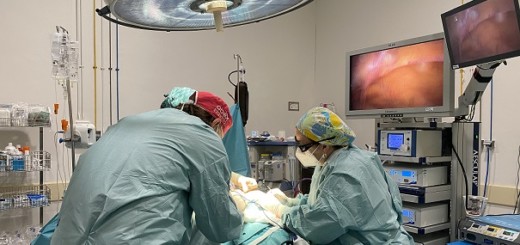
L’intervento è perfettamente riuscito ed è stato effettuato dal direttore della Oculistica del Policlinico Gemelli Stanislao Rizzo, tra i pionieri negli impianti di retina artificiale
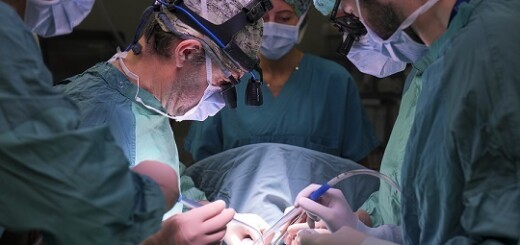
Roma, 26 ottobre 2021 – Impiantata per la prima volta in Italia a un settantenne non vedente una retina artificiale di ultima generazione. L’intervento, effettuato dal prof. Stanislao Rizzo, direttore della UOC Oculistica della Fondazione Policlinico Universitario Agostino Gemelli IRCCS e Ordinario di Clinica Oculistica all’Università Cattolica campus di Roma, è durato appena due ore. Al risveglio il paziente, affetto da una grave forma di retinite pigmentosa che aveva causato la perdita della vista, era già in grado di percepire la luce.
Il prof. Rizzo è stato un pioniere negli impianti di retina artificiale: nel 2011 fu infatti il primo a impiegare l’Argus, la prima protesi retinica utilizzata in un paziente non vedente.

“Siamo davvero felici di iniziare questa nuova esperienza – commenta il prof. Rizzo – che è frutto di un lavoro di squadra, per il quale ringrazio tutto il mio team, fatto di persone appassionate ed entusiaste. Questa nuova retina artificiale dovrebbe assicurarci risultati migliori rispetto alle precedenti, essendo dotata di più di 400 elettrodi, molti più dell’Argus che ne possedeva 60. L’idea di restituire anche solo una parvenza di vista a persone che vivono da anni al buio, è il sogno di qualunque medico. Il paziente operato vede già la luce e questo è davvero incredibile”.
“La retina artificiale per ora è indicata solo per pazienti affetti da retinite pigmentosa (patologia che colpisce circa 150 mila italiani) negli stadi più avanzati di malattia, cioè persone che hanno perso completamente la vista da entrambi gli occhi, una condizione che interessa circa 1.000-1.500 italiani. I criteri di selezione per entrare in questo trial sperimentale sono per ora molto severi e restrittivi”, spiega Rizzo.
La nuova retina artificiale (NR600) è stata messa a punto dalla start up Nano Retina, che ha il suo quartier generale a Herzliya, la ‘Silicon Valley’ israeliana, nei pressi di Tel Aviv. Quello effettuato al Gemelli è il sesto impianto (il primo in Italia) nell’uomo del nuovo device, dopo quelli effettuati lo scorso anno in Israele e in Belgio (i pazienti operati finora hanno un’età dai 59 agli 81 anni). In Europa viene sperimentato all’interno di uno studio clinico multicentrico, che coinvolgerà una ventina di pazienti, mirato a ottenere l’approvazione CE di questa innovativa protesi retinica.
Un concentrato di altissima tecnologia in pochi millimetri
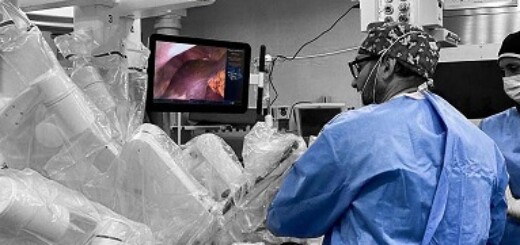
Questo gioiello high-tech, è frutto di oltre un decennio di ricerche. L’impianto, grande come la punta di una matita (5 mm di diametro x 1 mm di spessore), viene posizionato da un super esperto in chirurgia retinica sopra la superficie della retina e gli elettrodi tridimensionali dei quali è composto, penetrano tra le cellule retiniche, andando a prendere il posto dei fotorecettori (le cellule specializzate che permettono di ‘vedere’) e attivando con i loro impulsi le cellule ganglionari, che trasmettono l’informazione al cervello, facendola viaggiare lungo le vie ottiche.
Per attivare i micro-elettrodi 3D, il paziente deve indossare degli speciali occhiali che inviano al device un raggio infrarosso, che provvede ad alimentarlo, attraverso di un minuscolo impianto fotovoltaico (due cellule fotovoltaiche) di cui è dotato. Il software e l’hardware contenuto negli occhiali inoltre controllano e modulano (come attraverso un alfabeto Morse) gli stimoli luminosi che arrivano agli elettrodi, traducendoli in impulsi elettrici che poi veicoleranno, percorrendo le vie ottiche, l’informazione al cervello.
“Nell’ultima fase della retinite pigmentosa – spiega il prof. Stanislao Rizzo – i fotorecettori (coni e bastoncelli) sono completamente distrutti; ma alcune cellule, come le cellule ganglionari della retina, sopravvivono. Sono cellule importanti perché trasmettono le informazioni dai fotorecettori al cervello. Gli elettrodi 3D sostituiscono i fotorecettori, le cellule specializzate che costituiscono la prima parte delle vie ottiche e trasmettono l’informazione alle cellule ganglionari”.
Come si vede con la retina artificiale
L’impianto di questo device ripristina una parte della funzionalità retinica, ma non restituisce la vista. Il paziente può tornare a ‘vedere’ la luce immediatamente dopo l’impianto ma in genere il programma di riabilitazione viene avviato dopo un paio di settimane dall’intervento. Questo prevede una serie di esercizi da somministrare al paziente che reimpara a vedere attraverso questa sorta di occhio bionico; viene inoltre effettuato il fine-tuning della stimolazione degli elettrodi per ottenere una visione migliore possibile.
Al termine di questo speciale training il paziente riuscirà a distinguere la forma degli oggetti, riconoscere il movimento, imparerà ad interpretare queste nuove immagini, che lui vede in bianco e nero e pixelate; grazie alla plasticità neuronale infine il cervello imparerà pian piano a distinguere e a riconoscere questi oggetti. Questo garantisce al paziente una miglior interazione sociale e gli restituisce una certa autonomia nelle attività della vita quotidiana.
Per quali pazienti è indicata la retina artificiale
“Per questo tipo di impianti – spiega il prof. Rizzo – è fondamentale un’accurata selezione del paziente candidato, che viene inquadrato attraverso una serie di colloqui psicologici; questo serve a valutare sia le sue potenzialità di proseguire lungo un percorso riabilitativo che lo impegnerà a lungo, sia le sue aspettative. Perché questo impianto non va a restituire una visione normale ma una visione artificiale, ‘bionica’. Il paziente deve essere preparato al fatto che quello che vedrà è una ricostruzione attraverso dei ‘fosfeni’, dei lampi di luce, che vanno a comporre un’immagine pixelata. La visione d’insieme viene ottenuta dal lavoro dei 576 elettrodi presenti nel device, i cui parametri vanno tutti configurati con tanta pazienza, attraverso una speciale applicazione”.